¿Qué buscamos cuando intensificamos la insulinización?
Autor: Comité Editorial NetMD
Released: 01/12/2022 Valido hasta: 31/12/2023
Como mencionamos en este módulo, en personas con Diabetes tipo 2 (DM2) que utilizan insulina basal, se estima que si la misma supera 0.5 u/kg/día se debe añadir al tratamiento insulina prandial.1
Situaciones y motivos para considerar intensificar la insulinización con insulinas prandiales en personas con Diabetes tipo 2:
- Hiperglucemia tanto pre como postprandial.
- Las excursiones de glucemia posprandial (GPP) son mayores y más prolongadas en el tiempo.
- No se suprime correctamente la producción hepática de glucosa (PHG).
- La supresión insuficiente de la PHG ocurre tempranamente en la evolución de la diabetes.
- En personas con diabetes, el tiempo desde la comida hasta el pico concentración de insulina es de ~2 hs. Mientras que en personas sin diabetes es de ~45 min.
- La exposición del hígado a la insulina de manera temprana tiene un gran impacto en el control de la GPP.
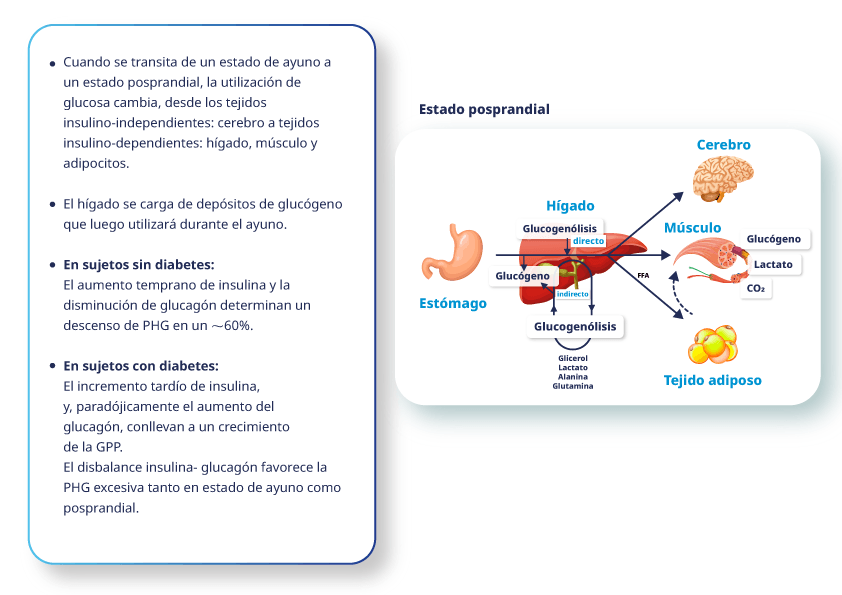
FIGURA 1: Estado Posprandial en personas con diabetes3
Relación entre GPP y HbA1c4
En algunos estudios4 ha sido establecido que muchos pacientes alcanzan el objetivo de glucemia en ayunas, pero la HbA1c persiste mayor a 7%. Estos datos indican que en aquellos pacientes que tienen óptimos valores de glucemia en ayunas, con HbA1c elevadas pero cercanas a 7%, la falla en optimizar el control metabólico es debido a la persistente y residual elevación de la GPP luego de las ingestas diarias (Figura 2). En estos casos, se deberá enfatizar las estrategias de intensificación de la insulinoterapia para reducir la GPP.
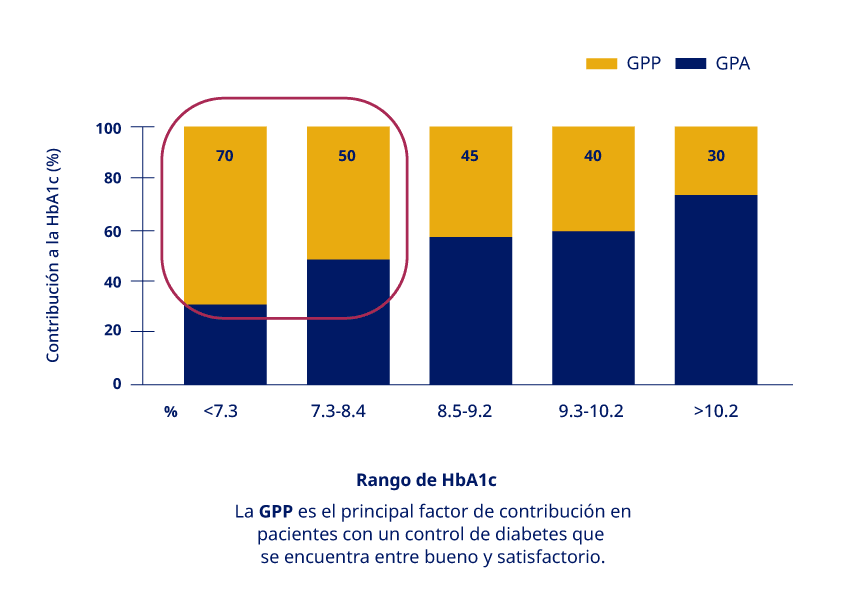
Figura 2: La GPP y su contribución a la HbA1c.
GPP: Glucemia posprandial- GPA: Glucemia plasmática en ayunas.
Está demostrado que la hiperglucemia posprandial genera5:
- Riesgo aumentado de retinopatía.
- Engrosamiento de la íntima-media carotídea.
- Factor de riesgo independiente de enfermedad macrovascular.
- Descenso del volumen y del flujo sanguíneo en el miocardio.
- Estrés oxidativo, inflamación y disfunción endotelial.
Metas de GPP6,7,8
Al intensificar con insulinas prandiales se buscan lograr ciertos objetivos y metas de GPP. ¿Qué nos recomiendan las guías?
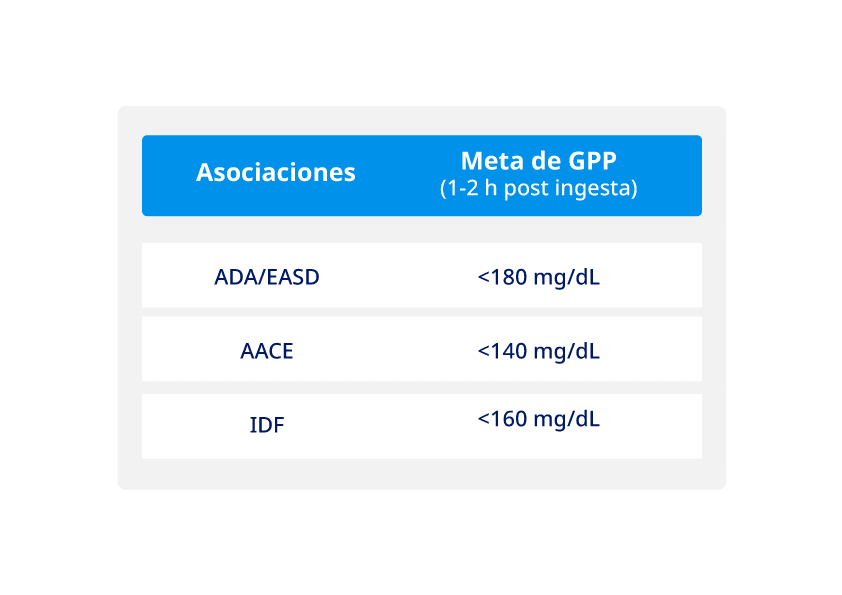
Logrando metas de GPP con insulinas rápidas y ultra rápidas
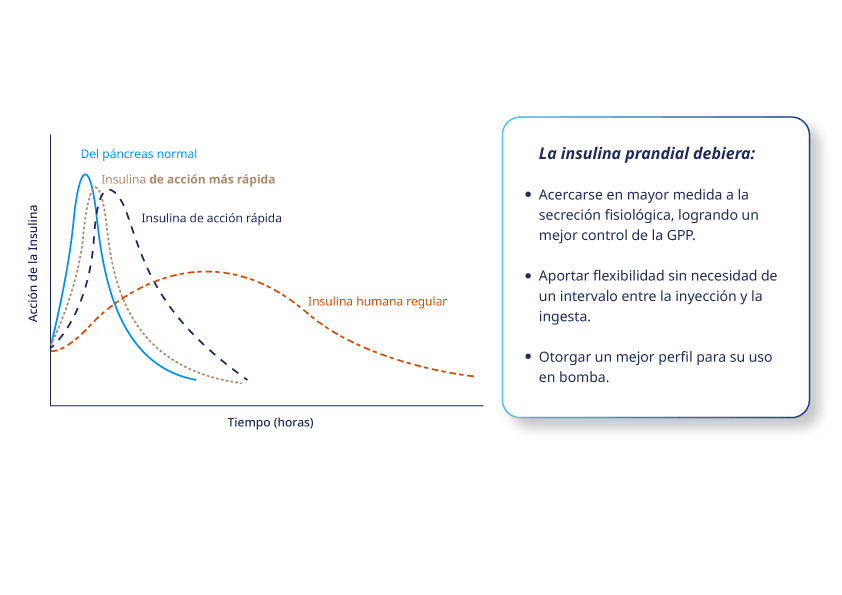
El objetivo de utilizar una insulina prandial es acercarse lo más posible al perfil de insulina fisiológico.
La primera generación de insulinas de acción rápida (Ej: ASPÁRTICA, GLULISINA y LISPRO) tiene un perfil de acción mejorado comparada con la insulina humana regular, pero todavía hay una brecha con el ideal. Dentro de las insulinas de acción rápida, Fiasp tiene un perfil más rápido, por ejemplo, cuando se compara con NovoRapid que también está clasificada como de acción rápida. La insulina aspártica más rápida reduce esa diferencia y ofrece ciertos beneficios clínicos.9
Consejos para llevar a casa
- La diabetes tipo 2 se caracteriza por la pérdida progresiva de la secreción de insulina.
- La administración de insulina pretende imitar el patrón normal de secreción de insulina.
- En la medida que falla la función de las células beta, se deteriora el control de la glucosa tanto postprandial como en ayunas.
- Cuando la insulina basal ya no es suficiente, se requiere la adición de insulina prandial.
Referencias:
- Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes—2022 Diabetes Care 2022;45(Suppl. 1):S125–S143 | https://doi.org/10.2337/dc22-S009.
- 2. Rizza. Diabetes 2010;59:2697–707.
- 3. Dinneen et al. N Engl J Med 1992;327:707–13
- 4. Monnier et al. The Loss of Postprandial Glycemic Control Precedes Stepwise Deterioration of Fasting With Worsening Diabetes. Diabetes Care 2007;30:263–9
- Ceriello. Nutr Metab Cardiovasc Dis 2008;18:S17–33.
- Glycemic Targets: Standards of Medical Care in Diabetes—2022 Diabetes Care 2022;45(Suppl. 1):S83–S96 | https://doi.org/10.2337/dc22-S006.
- Clinical Practice Guidelines American Association of Clinical Endocrinology Clinical Practice Guideline: Developing a Diabetes Mellitus Comprehensive Care Pland2022 Update. Endocrine Practice 28 (2022) 923e1049.
- IDF. 2011 Guideline for Management of Postmeal Glucose in Diabetes. www.idf.org
- Home. Diabetes Obes Metab 2015;17:1011–20.
Disclaimer
Código de aprobación: AR23DI00001
Material desarrollado con fines de educación Médica continua.
Material exclusivo para profesionales de la salud.
La información aquí presentada es opinión del ponente.
NetMD Education © 2023





