Bases de la Insulinoterapia en Diabetes tipo 1.
Autor: Comité Editorial NetMD
Released: 01/12/2022 Valido hasta: 31/12/2023
En la Diabetes tipo 1 (DM1) existe una deficiencia absoluta de insulina, por lo cual, se debe realizar un reemplazo total exógeno diariamente con dicha hormona1.
El objetivo del tratamiento en la DM1 es alcanzar la normoglucemia, con el mínimo posible de hipoglucemias, evitando la variabilidad glucémica y las complicaciones agudas y crónicas de la diabetes.
Los resultados de los estudios del Diabetes Control and Complications Trial (DCCT) y su continuación EDIC (Epidemiology of Diabetes Interventions and Complications study) evidenciaron que, a mejor control metabólico, menores complicaciones a mediano y largo plazo, principalmente microvasculares. 2
Fundamentos de la insulinoterapia en la DM1
A pesar de los avances significativos en el tratamiento con insulina, el uso clínico de la misma, muchas veces resulta complejo. Lograr mantener buenos niveles de glucemia es todo un desafío, ya que no existe un esquema que sea igual para las diferentes personas con DM1, siendo el tratamiento muy dinámico.
La administración de insulina exógena que mimetice lo más fielmente posible el patrón fisiológico de secreción de insulina por parte de las células β pancreáticas ha sido considerado el tratamiento de insulina ideal para lograr niveles de glucemia óptimos. 1
La fisiología de la secreción de insulina incluye un patrón basal y prandial. Una célula β pancreática sana secreta insulina basal de manera continua en bajos niveles, e insulina prandial con las comidas, para mantener los niveles de glucosa en un rango estrecho.
Los fundamentos de la insulinoterapia exógena intentan replicar este patrón, basal y prandial. Este tipo de enfoque en el tratamiento se conoce como “Insulinoterapia Intensificada, Múltiples dosis de insulina (MDI) o tratamiento basal/bolo”. 2
Este tipo de tratamiento permite una mayor flexibilidad en la vida diaria de las personas que viven con diabetes tipo 1, al adaptarse parcialmente a patrones de alimentación variables y, a veces, impredecibles. Además, en ensayos aleatorizados, un mejor control metabólico se ha logrado mediante el uso de regímenes MDI, ya sea mediante inyecciones de insulina o tratamiento con bomba de insulina, en comparación con un tratamiento con insulina dos veces al día (tratamiento convencional).3 (Figura 1)
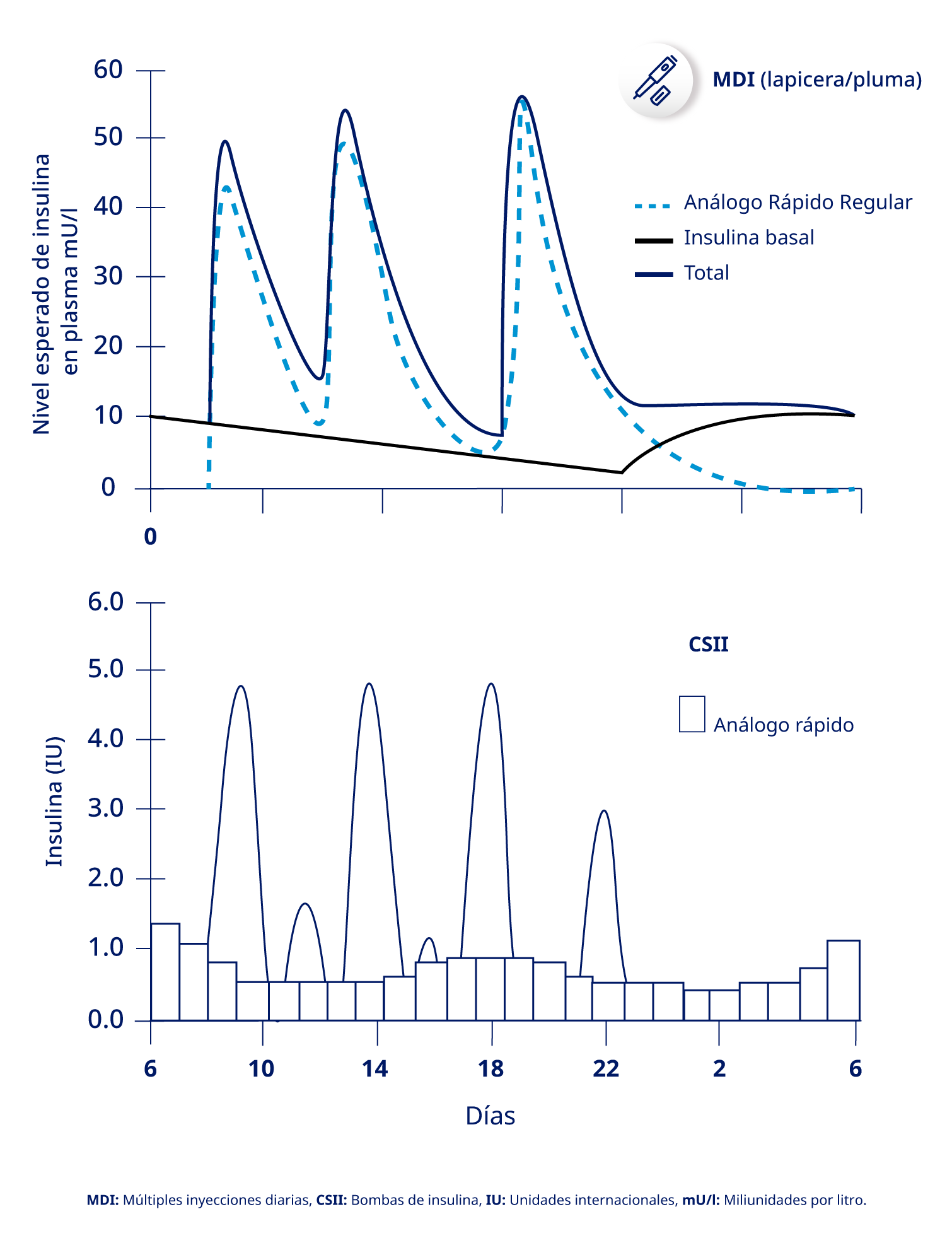
Figura 1: Representación esquemática de los regímenes intensificados de insulina.
Formulaciones de insulina utilizadas en DM1
Las formulaciones de insulina se enumeran en la Tabla 1 y se clasifican en tres grandes grupos:
- Insulinas Prandiales
- Insulinas basales de acción intermedia (NPH) o prolongada
En general, las insulinas prandiales consisten en insulinas de acción rápida destinadas para la inyección en bolo antes de las comidas, o para el uso en bombas de insulina.
Las insulinas basales (NPH o análogos de acción lenta) son insulinas de acción intermedia o prolongada que se destinan a ser inyectadas de 1 a 3 veces por día, dependiendo del tipo de insulina utilizada.
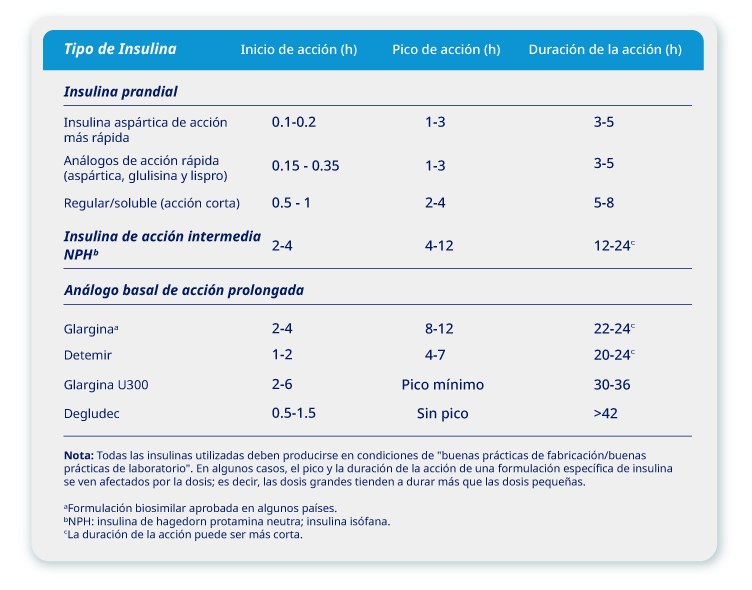
Tabla 1: Diferentes formulaciones de insulina.
Insulinoterapia prandial 3
En respuesta a la ingesta de alimentos, la célula β normalmente libera insulina en una primera fase rápida, seguida de una segunda fase de liberación prolongada de insulina en la circulación portal.
Aparte de la insulina regular o cristalina, en los últimos años, se han desarrollado análogos rápidos para imitar más fehacientemente la respuesta fisiológica de la insulina humana endógena ante la ingesta de alimentos, para mejorar el control de las excursiones posprandiales de glucosa en sangre y para reducir el riesgo de hipoglucemia.1 (Tabla 2)
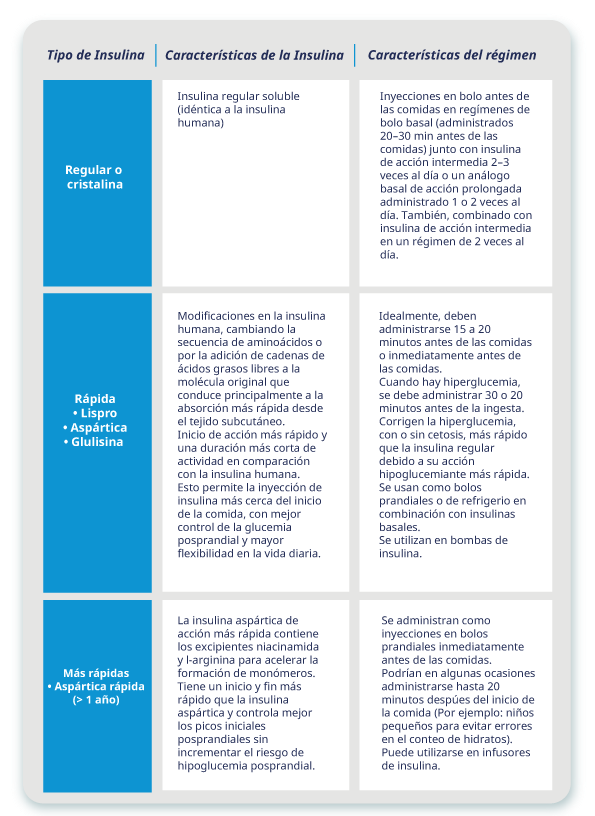
Tabla 2: Insulinas prandiales.
Insulinoterapia basal 3
El objetivo es imitar la secreción de insulina basal durante los periodos de ayuno, nocturnos e interprandiales. Detienen la cetogénesis y la gluconeogénesis hepática (Tabla 3).

Tabla 3: Insulinas basales.
Conclusiones
La evolución de las formulaciones de insulina a lo largo de los años, amplió las opciones de tratamiento para las necesidades únicas de las personas con DM1.
Nuevos análogos de insulina y herramientas tecnológicas para el manejo de la diabetes han transformado el tratamiento con insulina durante las últimas décadas. Las insulinas regulares y NPH que se utilizaron durante el DCCT, han sido reemplazadas por formulaciones de insulina de nueva generación en muchos países.
Los análogos de insulina de acción rápida y de acción prolongada se desarrollaron para proporcionar un perfil de insulina más fisiológico.
La disponibilidad de nuevas insulinas y el uso de nueva tecnología, han mejorado el control de la diabetes y la calidad de vida de las personas con DM1 y su entorno.
Referencias:
- ISPAD Clinical Practice Consensus Guidelines 2022: Insulin
treatment in children and adolescents with diabetes. Pediatr Diabetes. 2022;23:1277–1296. DOI: 10.1111/pedi.13442.
- Effect of intensive diabetes treatment on the development and progression of long-term complications in adolescents with insulindependent diabetes mellitus: Diabetes Control and Complications Trial. Diabetes Control and Complications Trial Research Group. J Pediatr. 1994;125(2):177-188.
- Nuha A. ElSayed, Grazia Aleppo, Vanita R. Aroda et al. 9. Pharmacologic Approaches to Glycemic Treatment: Standards of Care in Diabetes—2023 Diabetes Care 2023;46(Suppl. 1): S140–S157 | https://doi.org/10.2337/dc23-S009.
Aspártica rápida:
https://boletin.anmat.gov.ar/Noviembre_2019/Dispo_MSYDS_9178-19.pdf
Insulina glulisina:
Insulina aspártica:
Insulina Lispro:
https://www.raffo.com.ar/app/uploads/2021/11/HUMALOG_Prospecto.pdf
Glargina U300:
Glargina U100:
https://www.sanofi.com.ar/dam/jcr:c7eb0b2a-20aa-466d-9ad0-497d01a1384f/LANTUS-ProspectoPaciente.pdf
Insulina degludec:
Insulina detemir:
https://www.novonordisk.es/content/dam/Spain/AFFILIATE/www-novonordisk-es/Home/Patients/Documents/Levemir_FlexPen.pdfDisclaimer
Código de aprobación: AR23DI00001
Material desarrollado con fines de educación Médica continua.
Material exclusivo para profesionales de la salud.
La información aquí presentada es opinión del ponente.
NetMD Education © 2023





